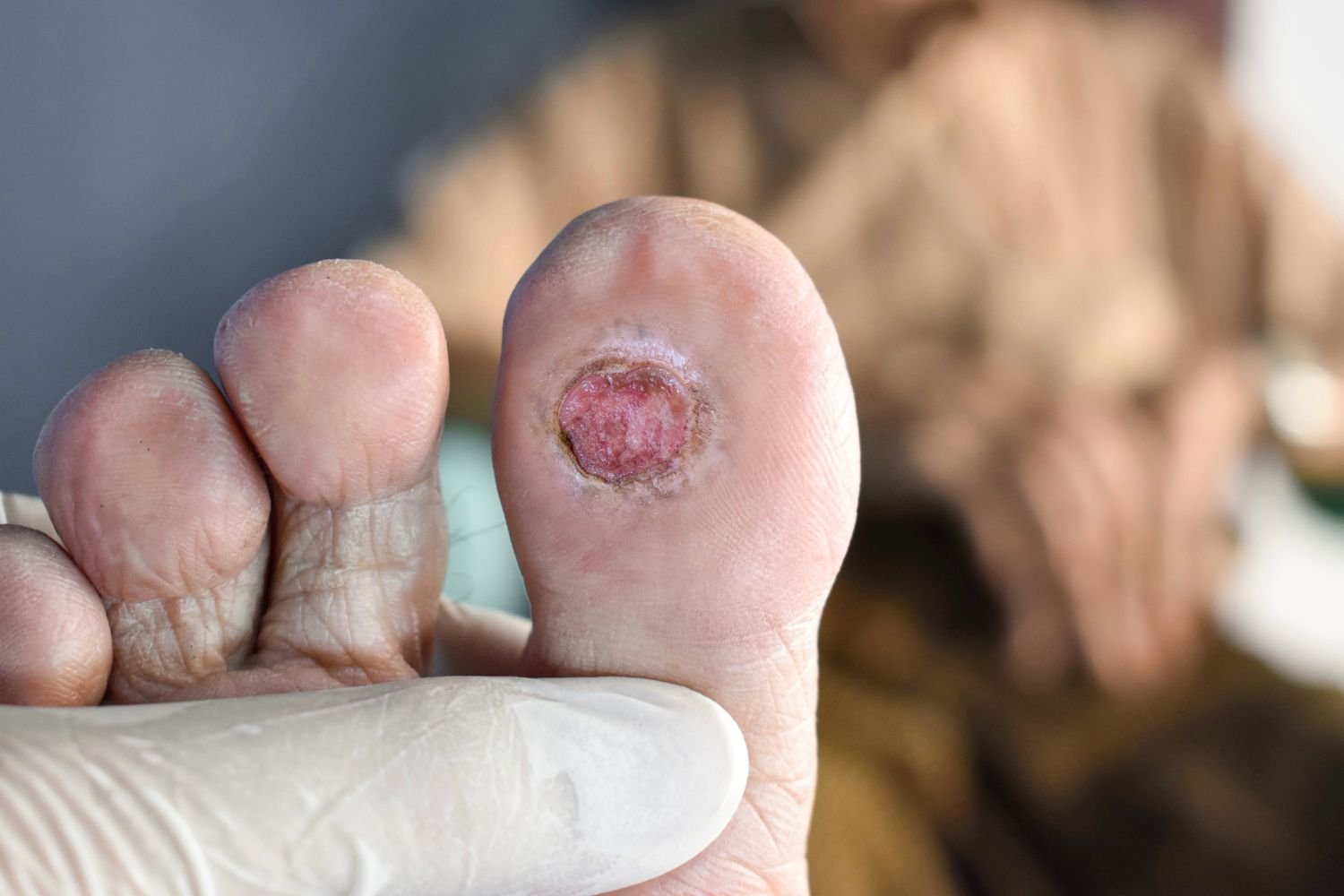
El el pie diabetico es una de las complicaciones más complejas y menos comprendidas de la diabetes. No aparece de un día para otro ni comienza con dolor intenso. En muchos casos inicia de forma silenciosa, con cambios pequeños en la piel o en la sensibilidad, y progresa hasta convertirse en una condición que pone en riesgo la movilidad y la calidad de vida. Comprender cómo se desarrolla el pie diabetico, cómo se atiende de forma correcta y por qué un enfoque integral marca la diferencia es clave para evitar consecuencias graves.
En la práctica clínica moderna, el pie diabetico se entiende como una alteración multifactorial donde confluyen daño neurológico, problemas circulatorios y una capacidad reducida de cicatrización. Este escenario exige atención continua, técnica y humana, con seguimiento real en el entorno del paciente.
Qué ocurre realmente en el organismo
Cuando la glucosa se mantiene elevada durante años, los nervios periféricos pierden función y los vasos sanguíneos se vuelven menos eficientes. Esto significa que pequeñas lesiones pasan desapercibidas y reciben menos oxígeno y nutrientes para sanar. En el pie diabetico, una simple rozadura puede evolucionar a úlcera en cuestión de días si no se detecta a tiempo.
Este proceso explica por qué muchas personas descubren la lesión cuando ya existe infección. No es descuido, es fisiología alterada. Por eso, el abordaje moderno prioriza vigilancia constante y prevención activa, no solo reacción ante la herida visible.
Cómo se desencadena la lesión
En la mayoría de los casos, el pie diabetico comienza con factores cotidianos:
- Uso de calzado inadecuado.
- Presión repetida en puntos específicos.
- Callos no tratados.
- Cortes mínimos al recortar uñas.
- Golpes leves que no generan dolor inmediato.
Cuando existe neuropatía, la falta de sensibilidad impide que el cuerpo “avise”. La piel se abre, las bacterias entran y la infección avanza con rapidez. En esta etapa, la intervención temprana define el pronóstico.
Detección temprana y tratamiento especializado
Uno de los errores más comunes es pensar que todas las heridas se manejan igual. En el pie diabetico, el tratamiento convencional no es suficiente. Se requiere una estrategia estructurada que combine técnica clínica, descarga de presión y seguimiento cercano.
Señales que requieren acción inmediata
Reconocer los cambios tempranos evita hospitalizaciones innecesarias. En el pie diabetico, hay signos que nunca deben ignorarse:
- Cambios de color en la piel.
- Aumento de temperatura local.
- Secreción persistente.
- Olor inusual.
- Inflamación que progresa.
- Sensación de presión interna aun sin dolor.
Estas señales indican que la lesión está activa y necesita intervención especializada.
Cicatrización avanzada: más que cubrir la herida
El manejo moderno de el pie diabetico se basa en protocolos de cicatrización avanzada. Ya no se trata solo de limpiar y cubrir, sino de crear un entorno óptimo para la regeneración tisular.
Lista numerada de la secuencia clínica habitual:
- Evaluación del tipo y profundidad de la lesión.
- Limpieza controlada y manejo de biocarga.
- Selección de apósito según fase de cicatrización.
- Protección de bordes cutáneos.
- Registro y medición periódica del avance.
Este proceso reduce tiempos de cierre y previene infecciones recurrentes.
Descarga de presión: el punto crítico
Aunque la herida luzca limpia, el pie diabetico no cicatriza si la presión continúa sobre el área lesionada. La descarga es uno de los factores más determinantes del éxito terapéutico. Incluye ajustes en la marcha, calzado especializado y modificaciones temporales de apoyo.
Aquí es donde la fisioterapia juega un papel clave, al corregir patrones de movimiento que perpetúan el daño.
Fisioterapia como herramienta preventiva
En el pie diabetico, la fisioterapia no solo rehabilita, también previene recaídas. Trabaja sobre:
- Distribución correcta del peso corporal.
- Fortalecimiento de extremidades inferiores.
- Entrenamiento de equilibrio.
- Prevención de caídas.
En adultos mayores, estos beneficios se traducen en mayor autonomía y menor riesgo de nuevas lesiones.
Atención en casa, tecnología y modelo integral
La continuidad del tratamiento es el factor que más impacta en la evolución de el pie diabetico. Cuando la atención se fragmenta, el riesgo de retroceso aumenta. Por eso, el modelo domiciliario cobra tanta relevancia.
Enfermería a domicilio: constancia y control
La atención intermitente es uno de los principales motivos de complicaciones. La enfermería a domicilio permite que el pie diabetico sea atendido con regularidad, bajo protocolos claros y con observación clínica continua.
Este acompañamiento incluye:
- Curaciones programadas.
- Vigilancia de signos de infección.
- Educación del cuidador.
- Ajustes inmediatos ante cambios.
Además, reduce traslados innecesarios y mejora la adherencia al tratamiento.
Tecnología médica aplicada al entorno del paciente
La recuperación no ocurre solo en el consultorio. En el pie diabetico, adaptar el entorno doméstico es parte del tratamiento. La integración de insumos, dispositivos de apoyo y monitoreo básico facilita la cicatrización y previene accidentes.
Lista simple de apoyos frecuentes:
- Material de curación especializado.
- Soluciones para movilidad segura.
- Dispositivos de soporte respiratorio cuando hay comorbilidades.
- Seguimiento programado para evitar recaídas.
Cuando el tratamiento de heridas se integra con un plan estructurado como el que se aplica en el manejo clínico avanzado de lesiones crónicas, los resultados son más estables y sostenidos.s.
Terapia respiratoria y descanso funcional
Aunque el pie diabetico no se relaciona directamente con el sueño, el descanso adecuado influye en la recuperación general. En pacientes con apnea del sueño diagnosticada, el soporte respiratorio mejora la oxigenación nocturna, lo que favorece procesos de reparación tisular y energía diaria.
Este enfoque se basa en evidencia médica sólida, respaldada por organismos como la guía clínica sobre complicaciones del pie en diabetes, y siempre se limita a soporte respiratorio, sin tratar insomnio ni medicación para dormir.
Un modelo coordinado marca la diferencia
El mejor pronóstico en el pie diabetico se obtiene cuando existe coordinación entre curación avanzada, descarga de presión, fisioterapia, enfermería y soporte tecnológico. Este modelo reduce infecciones, evita amputaciones y mejora la calidad de vida.
Vital Health integra estos elementos en un sistema continuo, donde cada intervención se conecta con la siguiente, garantizando atención segura, humana y técnicamente sólida para pacientes que requieren soluciones reales, no improvisadas.